Sindroma Bekvit-Vidman/Beckwith-Wiedemannsyndrome (BWS)
MKB: Q 87.3
Prevalenca: 1-5/10.000
Sindroma Bekvit – Vidman (BWS) është një çrregullim gjenetik i karakterizuar nga rritjа e tepërt, një pre dispozicion për zhvillimin e tumorit dhe keq formime kongjenitale. Ashpërsia e këtij çrregullimi tek fëmijët ndryshon dhe zakonisht njihet që në lindje. Që në vitin 1963, patologu amerikan Bekvit përshkroi rastin e parë të citomegalovirusit të theksuar të korteksit adrenal me hiperplazi të veshkave dhe pankreasit, i cili shoqërohej me hiperplazi të qelizave Leydig. Pediatri gjerman Vidman plotësoi tablonë klinike të sëmundjes së re duke shtuar hernien e kërthizës dhe sindrominmakroglosiakon. SindromaBekvit – Vidman diagnostikohet në 1 në 10.500 deri në 13.700 të porsalindur në mbarë botën, me një incidencë afërsisht të barabartë si tek djemtë ashtu edhe tek vajzat. Megjithatë, incidenca e sëmundjes mund të jetë më e lartë sepse në rastet me simptoma të lehta, sëmundja rrallë mund të diagnostikohet.
Gjenetika e sindromës Bekvit-Vidman:
Ekzistojnë disa shkaqe gjenetike të njohura të sindromës Bekvit-Vidman, të cilat vijnë nga ndryshimet në shprehjen e një ose më shumë gjeneve në rajonin 11p15 të kromozomit 11. Shkaqet gjenetike të kësaj sindrome janë komplekse. Rrallëherë, sindroma Bekvit-Vidman shkaktohet nga ndryshimet gjenetike në gjenin CDKN1C. Ky gjen kodon një proteinë që kontrollon rritjen e qelizave, kështu që nëse kjo proteinë nuk funksionon siç duhet, qelizat mund të rriten shumë.
Trashëgimia e sindromës Bekvit-Vidman:
Në rreth 85% të rasteve me sidromën Bekvit-Vidman, vetëm një rast i sëmundjes diagnostikohet në familje. Megjithatë, prindërit e një fëmije me këtë sindromë mund të kenë një rrezik të shtuar të përsëritjes së sëmundjes në çdo formë të shtatzënive të mëvonshme, në varësi të bazës gjenetike të sëmundjes.
Pjesa e mbetur prej 10 – 15% e rasteve janë familjare dhe vijnë nga familje ku ka të paktën një rast. Në shumicën e këtyre familjeve, sëmundja me siguri trashëgohet në mënyrë autosomale, me një shkallë të përsëritjes prej 50% (1 në 2) për çdo shtatzëni. Në shumicën e rasteve bëhet fjalë për një ndryshim gjenetik në gjenin CDKN1C që trashëgohet nga nëna (gjeni i trashëguar nga babai, natyrisht, inaktivizohet nga metilimi ose ngulitja).
Rrallëherë, sindroma është rezultat i një ndryshimi strukturor në kromozomin 11. Disa nga këto ndryshime janë aksidentale dhe disa janë të trashëguara nga një prind. Nëse ato janë të trashëguara, atëherë ekziston një rrezik i caktuar për t’u përsëritur në shtatzëninë e ardhshme.
Pamja klinike:
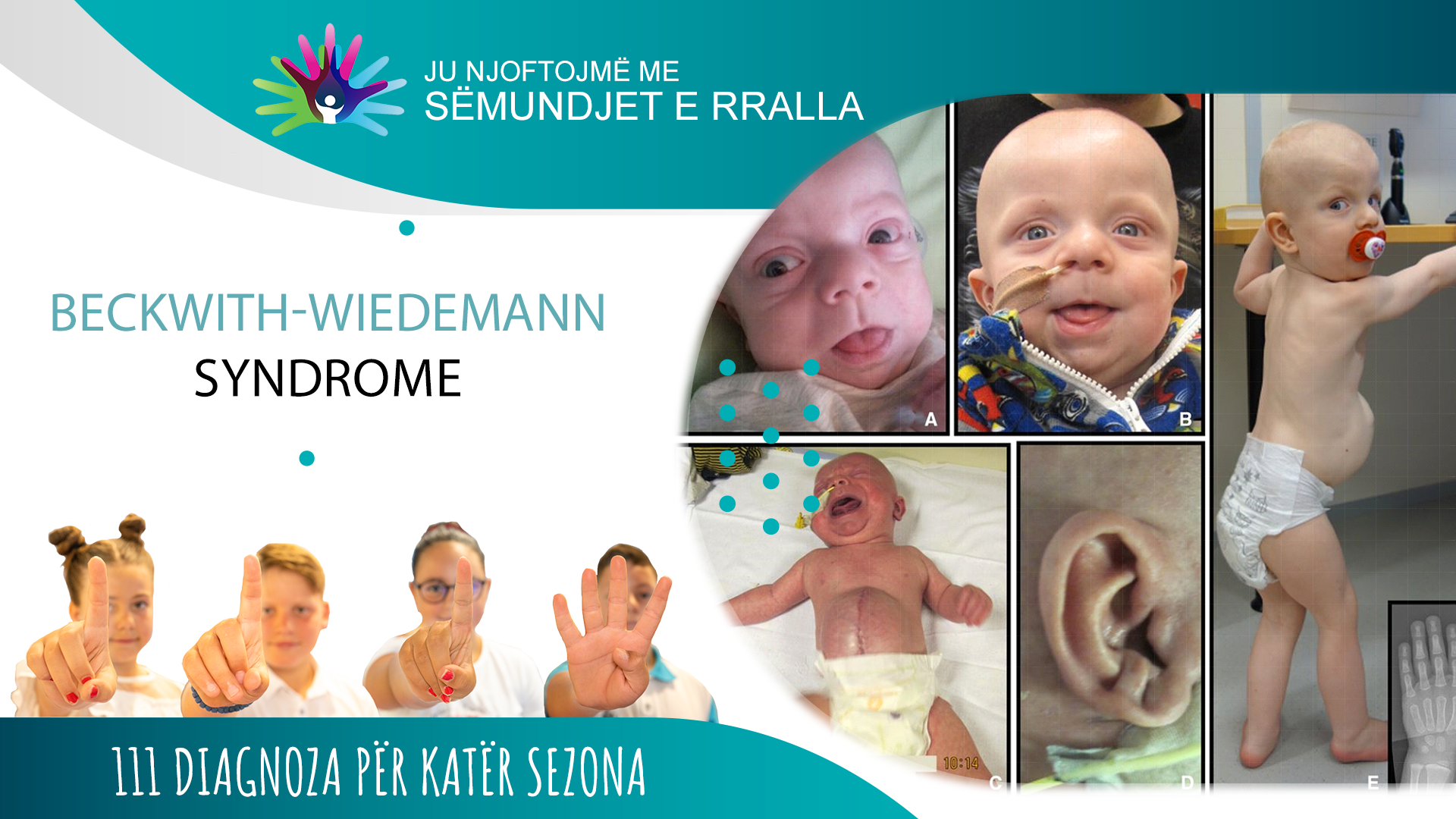
Pamja klinike tregon një makrosomi karakteristike pas lindjes (pesha më e madhe e të porsalindurit në lindje) dhe këta fëmijë janë më të gjatë se moshatarët e tyre. Rritja ngadalësohet rreth moshës 8 vjeçare. Disa mund të kenë rritje jonormale vetëm në njërën anë të trupit. Kjo gjendje e pazakontë, hemihiperplazia, zakonisht bëhet më pak e theksuar me kalimin e moshës. Shumica e fëmijëve kanë një defekt në murin e barkut (omfalocele, hernie kërthizës). Ekziston edhe makroglosia (gjuha e zmadhuar), e cila mund të shkaktojë probleme me frymëmarrjen, gëlltitjen dhe të folurit, dhe organet abdominale anormalisht të mëdha – visceromegalia (mëlçia, veshkat dhe pankreasi).
Fëmijët me këtë sindromë kërkojnë trajtim të mëtejshëm sepse kanë një rrezik në rritje të zhvillimit të tumorit të vilmasov dhe hepatoblastomës. Tumoret zhvillohen në rreth 10% të pacientëve dhe ndodhin pothuajse gjithmonë në fëmijëri. Hipoglikemia (sheqeri i ulët në gjak) ndodh brenda disa ditësh ose muajsh të jetës dhe i përgjigjet mirë terapisë me diazoksid. Keq formimet kardiake gjenden në 9 deri në 34% të rasteve dhe afërsisht gjysma kanë kardiomegali.
Diagnoza vendoset në bazë të pamjes klinike d.m.th. kur fëmija ka të gjitha ose disa nga tiparet e sindromës, dhe konfirmohet nga analiza gjenetike.
Mjekimi:
Rekomandohen kontrolle të rregullta për të zbuluar sa më shpejt zhvillimin e kancerit të mundshëm. Ekografia e barkut duhet të bëhet çdo tre muaj deri në moshën 7 vjeç. Në moshën 4 vjeçare, ekografia duhet të përfshijë ekzaminime të mëlçisë, veshkave dhe organeve të tjera të brendshme. Rreziku i zhvillimit të hepatoblastomës reduktohet ndjeshëm tek fëmijët më të vjetër se 4 vjeç, kështu që ekzaminimet e mbetura me ultratinguj mund të fokusohen veçanërisht në veshkat (ekografia e veshkave), ku përfshihen edhe gjëndrat mbi veshkorë. Ekografia e barkut është e sigurt dhe pa dhimbje dhe nuk përfshin përdorimin e rrezatimit.
Niveli i alfa-fetoproteinës në gjak duhet të matet çdo tre muaj deri në vitin e 4 të jetës. Kjo proteinë lirohet nga qelizat e papjekura ose të dëmtuara të mëlçisë, dhe në përqendrime të larta lirohet edhe nga qelizat tumorale të hepatoblastomës. Kjo është një mënyrë jashtëzakonisht e ndjeshme për të zbuluar këtë kancer. Nevojitet një qasje multi-disiplinare në trajtimin e fëmijëve me këtë sindromë dhe mund të përfshijë: ortopedi, kirurgji plastike, endokrinologji dhe nevoja shtesë të bazuara në vlerësimet klinike.